
Neumol Pediatr 2016; 11 (2): 81 - 84
C o n t e n i d o d i s p o n i b l e e n h t t p : / / www. n e umo l o g i a - p e d i a t r i c a . cl
82
Oximetría de pulso: ¿Cuál es el equipo ideal?
Los oxímetros de pulso se introdujeron en clínica en
la década los 80 y se difundieron rápidamente con una escasa
preparación en cuanto a sus bases funcionales, principios
técnicos y limitaciones. Llegó a haber, en 1989, 29 fábricas
y 45 modelos. Actualmente su producción se ha restringido,
existiendo unos 20 modelos (3).
PRINCIPIOS DE LA MEDICIÓN
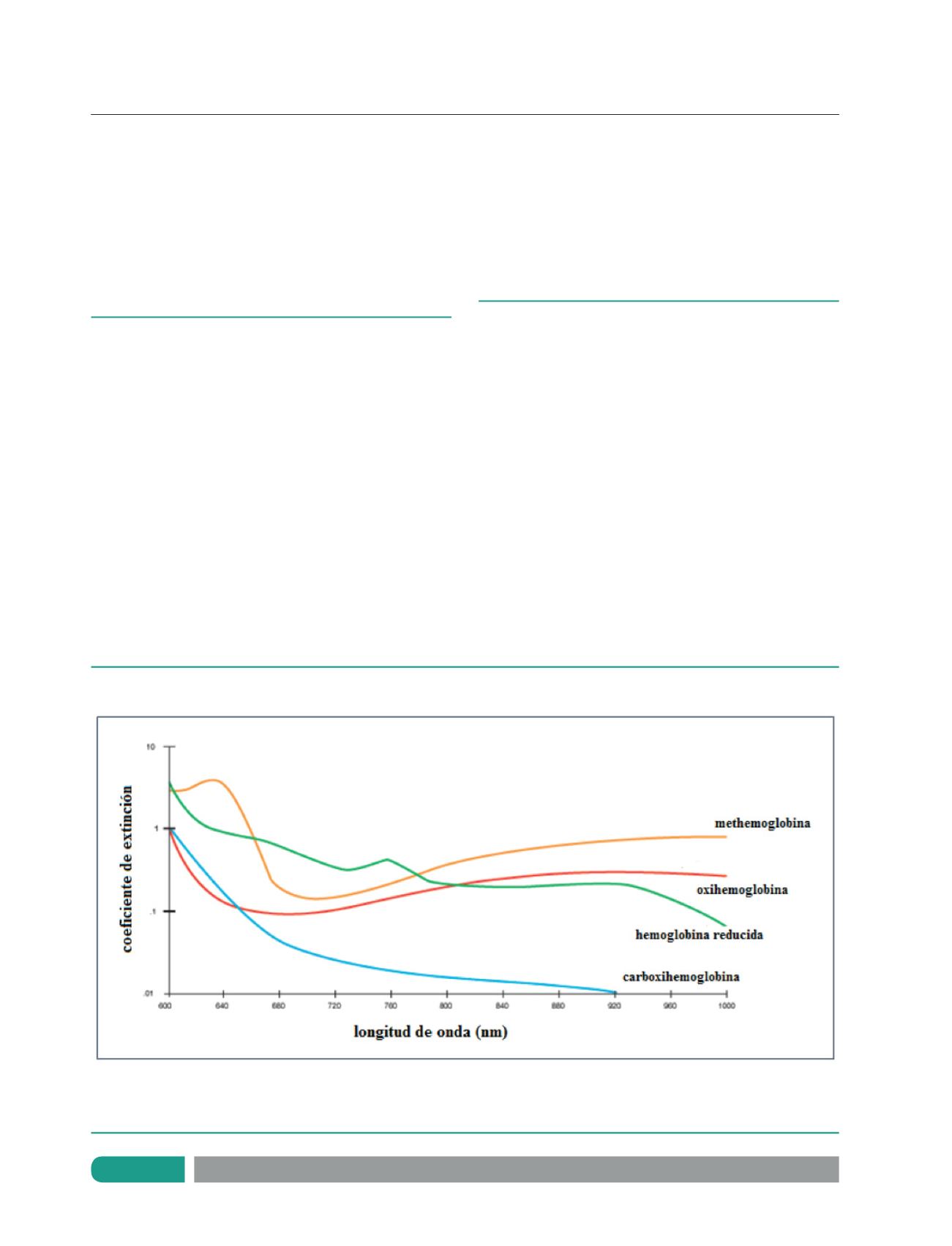
La hemoglobina unida a O2 (oxihemoglobina) y la
hemoglobina reducida absorben en diferente cuantía las ondas
de la luz roja e infrarroja generadas por un emisor de ondas
luminosas, es decir tienen un distinto coeficiente de extinción o
absorción de la luz (Figura 2). La tecnología convencional no es
capaz de identificar la hemoglobina unida a monóxido de carbono
(carboxihemoglobina), la cual tiene igual coeficiente de absorción
que la oxihemoglobina para la luz roja, ni la metahemoglobina,
que absorbe a la vez ondas rojas e infrarrojas. Para la medición
de la saturación de pulso arterial de oxígeno (SpO2) se toman
en cuenta los tejidos que presentan una absorción de luz
constante y aquellos con una absorción de luz variable que en
general corresponde a la onda de pulso arterial, pero cuando
hay movimientos del paciente se agregan las ondas de pulso
generadas por sangre venosa (Figura 3). Los oxímetros de pulso
convencionales son poco precisos para medir saturaciones de
oxígeno bajas (menores a 85%). Por otro lado, se debe tener
en cuenta que este método mide un máximo de 100% de SpO2,
independiente que la presión arterial de oxígeno (PaO2) muestre
valores muy elevados, como se observa en la Figura 1. A partir
de 80 mmHg de PaO2 los valores de SpO2 pueden ser de 97-
100% (4).
ERRORES DE MEDICIÓN
Los 2 principales factores de error son los artefactos
por movimiento y la hipoperfusión. Cuando el paciente se mueve
aparece una “onda de pulso venosa”, el oxímetro no es capaz de
diferenciarla de la onda de pulso arterial y, ya que la saturación
de la sangre venosa es menor a la arterial, el equipo calcula un
registro menor al real (Figura 3). En el caso de la hipoperfusión
baja la intensidad de la señal generando un registro menor al
real. Cuando hay hipoperfusión la saturación venosa es muy baja
y si se agrega movimiento el registro resulta aún menor (Figura
4).
Otros factores que pueden afectar las mediciones
son el ruido ambiental, la luz ambiental intensa (fototerapia por
ejemplo), drogas que afecten la perfusión (dopamina, anestésicos,
sedantes), pigmentación de la piel, carboxihemoglobina,
hemoglobina fetal (mayor afinidad por O2), metahemoglobina
(unida a drogas), temperatura y altura (7). Producto de estas
limitaciones el 50-90% de las alarmas de los oxímetros
convencionales son “falsas alarmas” (5).
Figura 2.
Espectros de referencia que representan los coeficientes de absorción de la hemoglobina
Luz roja: 660 nm.
Luz infrarroja: 940 nm
















