
Neumol Pediatr 2017; 12 (1): 9 - 14
C o n t e n i d o d i s p o n i b l e e n h t t p : / / www. n e umo l o g i a - p e d i a t r i c a . cl
10
Ventilación no invasiva en el paciente con falla respiratoria aguda
continua o intermitente a través de una interfase sin necesidad
de un tubo endotraqueal o cánula de traqueostomia. Puede ser
una presión positiva continua sobre la vía aérea (CPAP) o un
binivel de soporte respiratorio que incluye una presión positiva
espiratoria (EPAP) y una presión positiva inspiratoria (IPAP) la
cual es gatillada por el esfuerzo inspiratorio espontáneo del
paciente. Dichas presiones son entregadas a través de cánulas
nasales, máscaras faciales o cascos. Presenta gran flexibilidad
en su aplicación y remoción y preserva los mecanismos de
defensa de la vía aérea.
Desde el punto de vista fisiopatológico en una
patología respiratoria la inflamación de la vía aérea, la ocupación
y el colapso alveolar favorecen una alteración de la relación
V/Q, efecto shunt, atrapamiento aéreo que determinarán una
disminución de la compliance del sistema respiratorio y aumento
de la resistencia de la vía aérea, hipoxemia y aumento del
trabajo respiratorio que puede llevar a la fatiga de los músculos
respiratorios, con hipoxemia e incluso hipercapnia secundaria.
La VNI puede mejorar el reclutamiento alveolar, disminuir el
trabajo respiratorio y por ende la fatiga muscular, contribuyendo
a evitar la intubación (1).
Recientemente la Conferencia Consenso de Daño
Pulmonar Agudo Pediátrico, luego de revisar la literatura
disponible sobre VNI en relación con Sindrome de Distress
Respiratorio Agudo, de acuerdo a la definición de Berlin
(2) concluye que su uso puede ser beneficioso, mejorar el
intercambio gaseoso y potencialmente evitar la intubación,
especialmente en niños con SDRA leve. Resaltan la necesidad de
su aplicación en forma monitorizada en una unidad de cuidados
críticos al paciente adecuado y con personal especializado
debido a que es necesario estar atentos a los signos y síntomas
de compromiso progresivo de la enfermedad que motivó su
uso, eventuales complicaciones, sincronía paciente ventilador y
necesidad de intubación por falta de respuesta a la terapia (3).
En 2008 realizamos un estudio en dos unidades de
paciente crítico de Santiago de Chile, prospectivo randomizado
en niños de 1 mes a 15 años con patología respiratoria aguda,
entre un grupo control y un grupo con uso de binivel de
presiones, con un protocolo bien definido de aplicación de VNI
basado en un puntaje de dificultad respiratoria, requerimientos
de oxigeno,y falla del método, determinó una disminución de
la frecuencia cardiaca y respiratoria y una disminución de la
necesidad de intubación y conexión a ventilación mecánica en
forma estadísticamente significativa (28% de los pacientes en
Bipap versus 68% de intubación de los casos control) (4). El
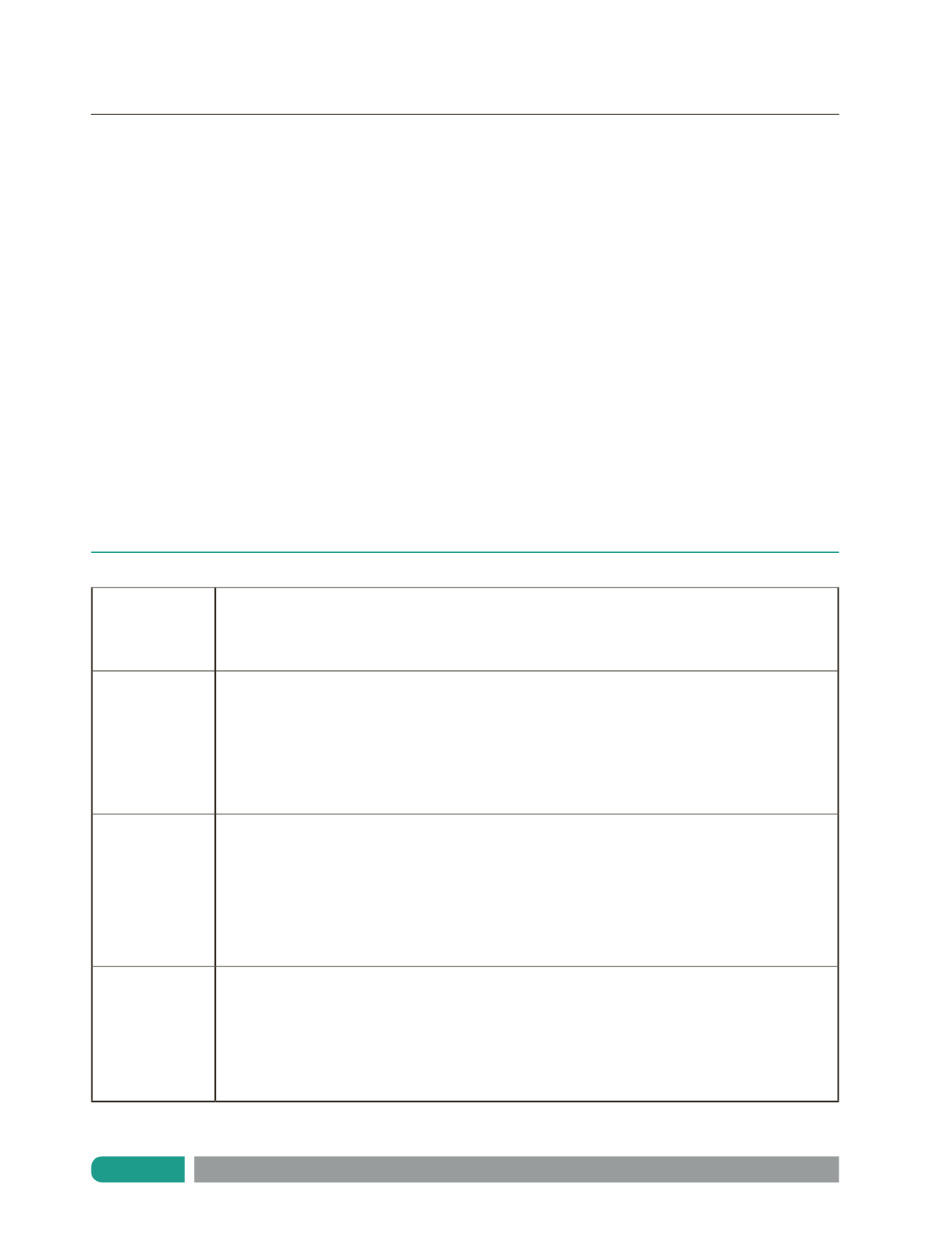
protocolo utilizado en este estudio se adjunta en la Tabla Nº 1.
Tabla 1.
Protocolo uso Ventilación No Invasiva en falla respiratoria aguda
Criterios de ingreso
-
Patología respiratoria aguda
-
Requerimientos de O
2
> 35% para saturar
≥
94%
-
Dificultad respiratoria moderada según scores
-
Estabilidad hemodinámica
Criterios de exclusión
-
Incapacidad de proteger las vías aéreas en pacientes en coma, Glasgow
≤
8 o con compromiso de tronco cerebral
-
Inestabilidad hemodinámica
-
Dificultad para aplicar la interfase como en trauma o quemadura facial o anormalidades craneofaciales.
-
Compromiso gastrointestinal severo: hiperemesis, distensión abdominal, obstrucción intestinal o cirugía abdominal reciente.
-
Hipoxemia refractaria: sat <90%/FiO
2
>= 60%
-
Exceso de secreciones traqueobronquiales
-
Intolerancia a la interface, agitación psicomotora
-
Falta de disponibilidad de personal entrenado en VNI y monitorización adecuada
Aplicación de protocolo
-
Protección de piel
-
Instalación de SNG
-
Sedación si se requiere
-
Uso de máscara facial
-
Luego de ajustada máscara facial iniciar EPAP a 4 cms H
2
O y aumentar de a 2 cms H
2
O hasta 6 – 10 cms
según saturación de O
2
esperada con FiO
2
< 60%
-
Agregar IPAP o P de soporte hasta lograr presiones de 10 – 14 cms de H2O hasta lograr disminuir trabajo
respiratorio, frecuencias cardiaca y respiratoria
Criterios de mejoría
-
Persistencia de dificultad respiratoria moderada a severa a pesar de no filtración de la interfase y de lograrse
las presiones adecuadas. Falta de sincronización paciente/VNI por agitación a pesar de sedación. Considerar
intubación y uso de VM invasiva. No retrasar la decisión.
-
Disminución progresiva de requerimientos de presiones, que se bajarán cuando se logre disminuir FiO
2
a < 50%
-
Se disminuirá IPAP en 1-2 cm según clínica (mejoría de expansión pulmonar y disminución de trabajo respiratorio)
o manteniendo Vt
≥
6ml/kg hasta suspensión de IPAP.
-
FiO
2
< 40% para saturar > 93% luego de suspensión de IPAP y con disminución progresiva de EPAP a 6 cms H2O
















