
25
Contenido disponible en
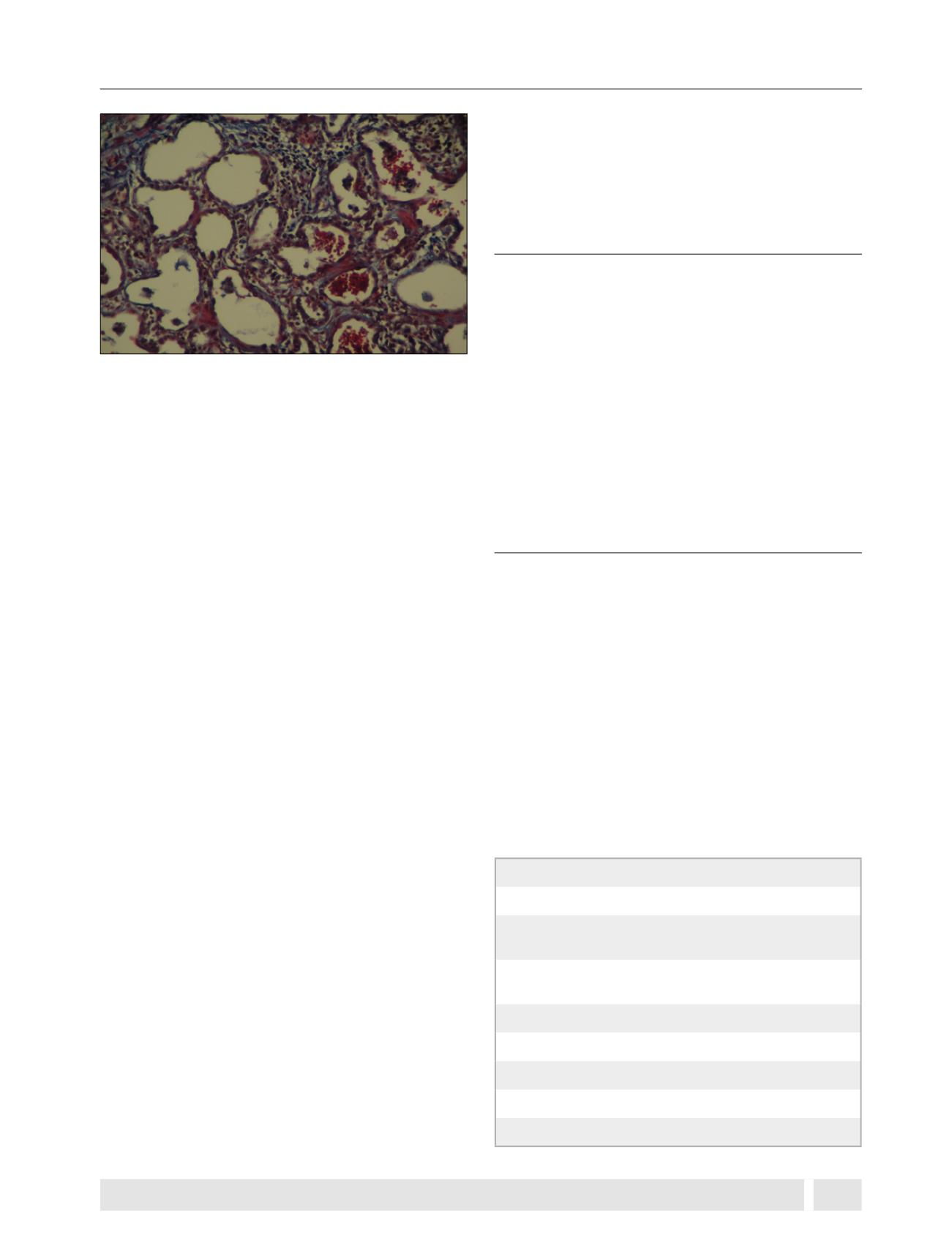
www.neumologia-pediatrica.clLa biopsia pulmonar muestra hiperplasia del epitelio alveolar,
engrosamiento de tabiques interalveolares, inclusiones de
colesterol. Puede haber predominio inflamatorio celular, lo
que otorga buen pronóstico o predominio de fibrosis, de mal
pronóstico
(14)
(Figura 4).
El tratamiento con corticoides y/o hidroxicloroquina
presentan resultados variables. La evolución puede ser a la
mejoría o progresar a fibrosis pulmonar.
Mutación del gen para proteína ABCA3
El gen que codifica esta proteína transportadora está
presente en el brazo corto del cromosoma 16. Su déficit se
manifiesta en RN de término como falla respiratoria y muerte
precoz
(16)
.
La tomografía computada muestra patrón en empedrado.
En la biopsia se observa hiperplasia de neumocitos II, engro-
samiento intersticial y macrófagos con material lipoproteiná-
ceo. Los cuerpos lamelares son pequeños, con inclusiones
periféricas electrodensas.
El tratamiento en casos severos es el trasplante pulmonar
y en el resto corticoides, con éxito relativo.
Mutación del factor 1 de transcripción
tiroideo TTF-1 (actualmente llamado
déficit de proteína NKX2-1)
El TTF-1 participa en la morfogénesis pulmonar y en la
estabilidad del surfactante. Se manifiesta en neonatos con
insuficiencia respiratoria y posteriormente hipoxemia persis-
tente
(17)
. Puede asociarse a corea e hipotiroidismo. La biopsia
presenta disminución del número de alvéolos, con cuerpos
lamelares habitualmente normales.
Proteinosis alveolar congénita
Es poco frecuente. Hay alteración en la homeostasis del
surfactante, debida a anomalías de macrófagos alveolares,
resultando en una acumulación de material lipoproteináceo
en los espacios alveolares, con la consecuente insuficiencia
respiratoria
(18)
.
Presenta insuficiencia respiratoria desde RN, existe de-
ficiencia de las proteínas B o C del surfactante o mutación
del receptor del factor estimulante de colonias macrófagos-
granulocitos (GM-CSF).
El único tratamiento es el trasplante pulmonar.
TRATAMIENTO
Este incluye corregir la hipoxemia y déficit nutricional,
tratamiento enérgico de las infecciones, inmunizaciones,
actividad física controlada, evitar exposición a tabaco.
Los fármacos inmunosupresores más utilizados son los
corticoides sistémicos en esquemas aún no estandarizados,
con buena repuesta en el 50% de los casos de EPI-L. En
algunos casos se asocian a hidroxicloroquina, azatioprina o
micofenolato. La decisión de iniciar tratamiento inmunosupre-
sor depende de la severidad de la enfermedad, progresión,
pronóstico sin tratamiento, comorbilidades y opinión de la
familia.
El trasplante pulmonar está reservado para los casos de
mal pronóstico.
PRONÓSTICO
Se ha reportado morbilidad persistente de 50% y morta-
lidad general de 30%
(19)
.
Son de mal pronóstico los trastornos del desarrollo y
crecimiento pulmonar, mutaciones de la proteína B y ABCA3,
casos asociados a inmunodeficiencia y aquéllos con pobre
respuesta a corticoides.
Presentan buen pronóstico la hiperplasia de célular neu-
roendocrinas, glicogenosis pulmonar intersticial y los casos
con buena respuesta a corticoides.
Las causas de EPI de mal pronóstico manifestadas en
período RN se enuncian en la Tabla 2.
Figura 4.
Biopsia pulmonar (tinción tricrómica de Van Gieson). Neu-
monitis intersticial inespecífica (fibrosis). Ruptura de septos, eritrocitos
y macrófagos espumosos en espacios alveolares, metaplasia cuboide
del epitelio. Intersticio ensanchado por fibrosis moderada, presencia de
miofibroblastos, abundantes células plasmáticas y algunos eosinófilos.
Tabla 2. Causas de enfermedad pulmonar intersticial
severa en el período neonatal
(11)
Displasia acinar
Hipoplasia pulmonar/simplificación alveolar
Displasia alveolocapilar con mal rotación de venas pulmonares
(mutación FOXF1)
Glicogenosis pulmonar intersticial asociada a alteraciones del
crecimiento
Deficiencia de la proteína B del surfactante (mutación homocigota)
Mutación del gen ABCA3
Mutación TTF1 (NKX2-1)
Síndromes de hemorragia alveolar
Linfangiectasia pulmonar
Enfermedad pulmonar intersticial del lactante - L. Rubilar et al
Neumol Pediatr 2014; 9 (1): 21-26.


















