
28
Contenido disponible en
www.neumologia-pediatrica.clCASO CLÍNICO
Paciente varón de 16 años de edad, IMC 13,3 kg/m
2
,
con diagnóstico de bronquiolitis obliterante post infecciosa.
En sus antecedentes médicos destaca una neumonía severa
por adenovirus (ADV) y virus respiratorio sincicial (VRS) a
los 7 meses de edad, y posteriormente, múltiples cuadros
respiratorios de diversa gravedad requiriendo hospitalización
en unidad de cuidados intensivos en 6 oportunidades, en dos
de las cuales necesitó ventilación mecánica invasiva. Durante
su etapa pre escolar fue usuario de oxígeno ambulatorio y
actualmente utiliza VNI domiciliario con un adecuado cum-
plimiento terapéutico.
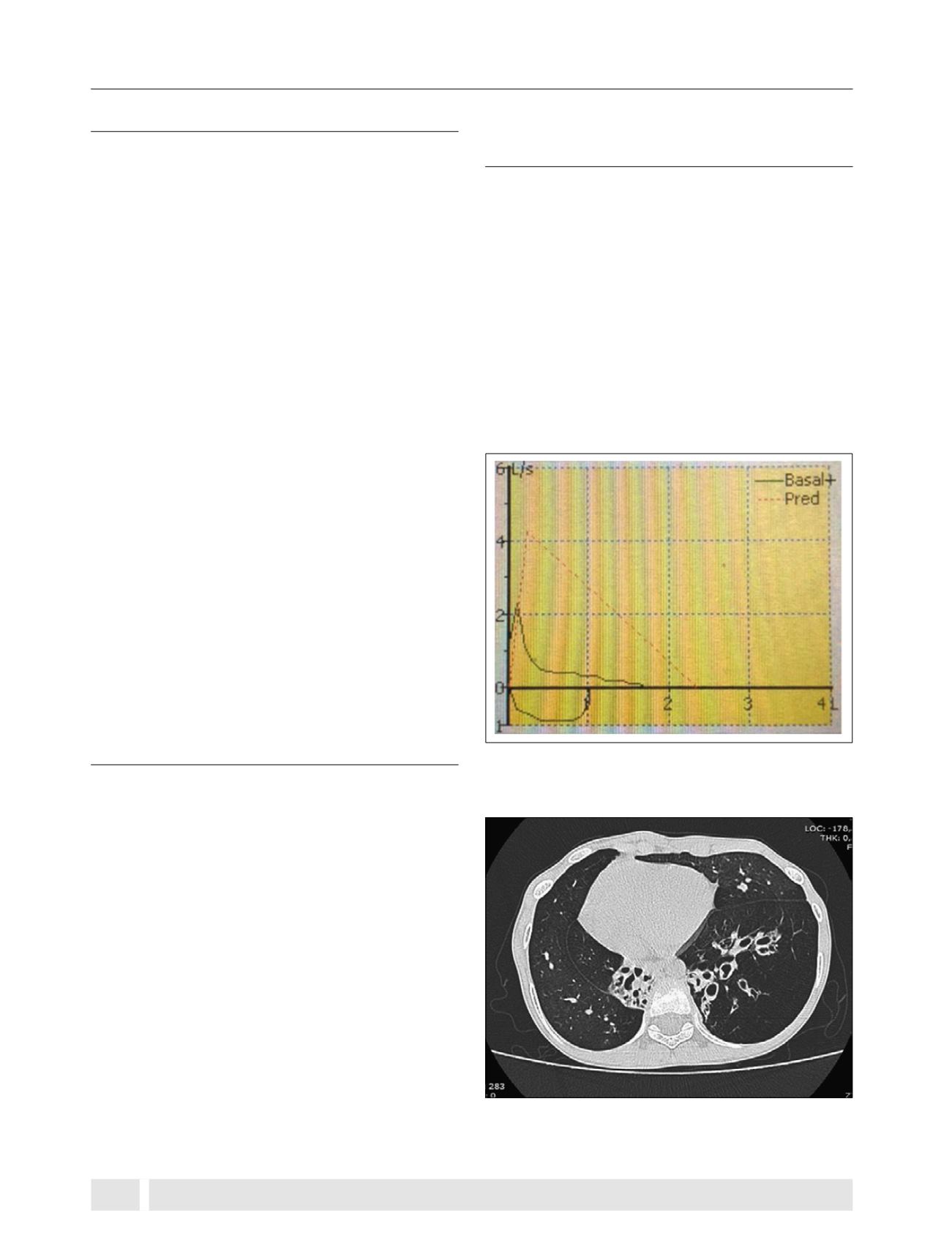
En su espirometría se aprecia una alteración ventilatoria
obstructiva severa con disminución de la capacidad vital for-
zada, sin respuesta a 400 µg de Salbutamol (VEF
1
basal 26%
del valor teórico) (Figura 1). La tomografía computada de
tórax muestra en ambos campos pulmonares signos de atra-
pamiento aéreo bilateral, bronquiectasias en ambos lóbulos
inferiores y atelectasia del lóbulo inferior derecho (Figura 2)
Desde el punto de vista funcional presenta intolerancia a la
ejecución de ejercicios moderados.
Una vez derivado al programa de rehabilitación res-
piratoria del Hospital Dr. Guillermo Grant Benavente de
Concepción (HGGB), inició un protocolo de entrenamiento
cardiopulmonar y muscular respiratorio que ha sido seguido
tanto en domicilio como en el centro asistencial. Para una
mejor tolerancia a las cargas de trabajo prescritas por el
equipo (80% del trabajo máximo) se empleó la VNI como
coadyuvante a la realización del entrenamiento de resistencia,
para lo cual se realizó un test de esfuerzo, con y sin VNI,
con el objetivo de evaluar la tolerancia y respuesta fisiológica
del paciente, para así incorporar la terapia ventilatoria en las
sesiones ulteriores.
PROTOCOLO DE EVALUACIÓN
El paciente realizó el test de marcha de 6 min (TM6´) y el
test de carga incremental (TCI) con una semana de intervalo
entre ambas pruebas. El TM6´ se realizó según protocolo
ATS adaptado para población pediátrica
(3)
. Se registra percep-
ción subjetiva de disnea, fatiga de piernas (a través de la escala
de Borg), saturación y frecuencia cardíaca antes y después del
test. La distancia recorrida se expresan en metros (m) y en
porcentaje del resultado normal para la edad según valores
de referencia chilenos para niños sanos
(4)
. La distancia reco-
rrida fue de 584 metros (83% del valor predicho); la disnea
y fatiga de piernas fue 5 y 6 respectivamente. El paciente no
presentó caídas en la saturación de oxígeno a lo largo de la
prueba.
Por otra parte, el TCI se realizó en una cinta sin fin con
una carga inicial equivalente al 60% de la velocidad media del
TM6´. Luego, cada 1 minuto, se aumenta la pendiente en
2° hasta llegar a 14°, desde donde se comienza a incremen-
tar la velocidad en 0,5 km/h cada 1 min hasta la tolerancia
del paciente. La velocidad máxima alcanzada fue 7 km/h, la
pendiente máxima fue 14°, frecuencia cardíaca 161 lat/min,
disnea y fatiga de piernas 5 y 6 respectivamente.
IMPACTO DE LA VNI SOBRE EL
RENDIMIENTO FÍSICO Y PERCEPCIÓN
SUBJETIVA DE ESFUERZO
Una semana posterior a la realización de las pruebas antes
señaladas se llevó a cabo el test de resistencia a carga cons-
tante (TCC) a una intensidad del 80% del trabajo máximo
alcanzado en el TCI (80% de la velocidad y pendiente). Cada
dos minutos se registra frecuencia cardíaca (FC); saturación
de pulso arterial de oxígeno (SpO
2
), disnea y percepción
de fatiga de piernas. El TCC lo realizó con y sin VNI con un
intervalo de una semana entre cada prueba para evitar el
fenómeno de adaptación a la carga.
Para la asistencia ventilatoria se utilizó un ventilador marca
Trillogy 100 (Phillips Respironics®) y máscara nasal talla S
modelo Confort Gel Blue (Phillips Respironics®). La modali-
dad empleada fue Bipap S/T y los parámetros de inicio fueron
IPAP 12 cmH
2
O, EPAP 6 cmH
2
O; adicionalmente, durante
Figura 1.
Curva espirométrica (flujo/volumen). Patrón obstructivo
severo, con Capacidad Vital Forzada disminuida.
Figura 2.
Tomografía Computada de tórax de alta resolución. En este
corte se observan bronquiectasias bilaterales e imágenes en mosaico en
campo pulmonar izquierdo.
Neumol Pediatr 2014; 9 (1): 27-30.
Ventilación no invasiva en ejercicio en pacientes con bronquiolitis obliterante - I. Rodríguez et al


















