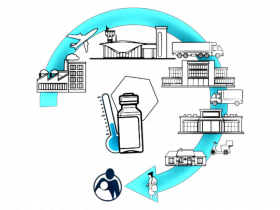
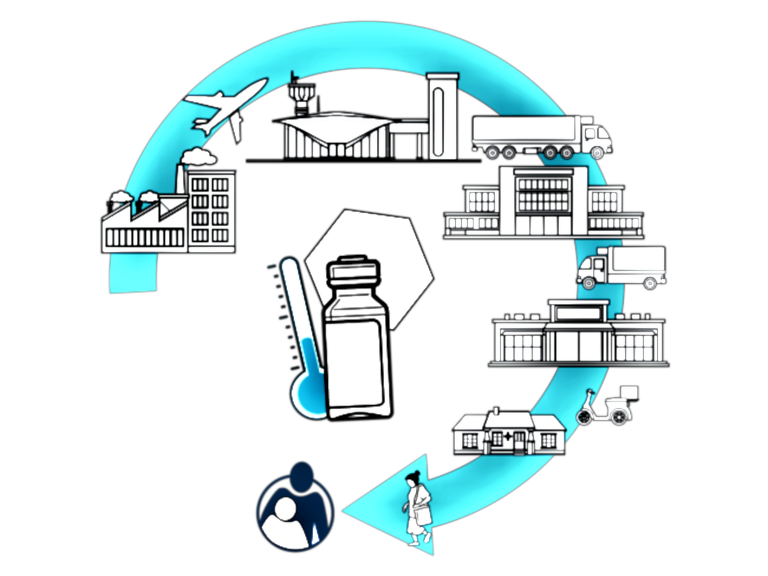
Cadena de frío para conservar el poder inmunológico
Las vacunas sufren una degradación natural que se puede retrasar o detener, pero también acelerar por el exceso de frío o calor. Garantizar este proceso es fundamental para lograr la eficacia.
El éxito o fracaso de un programa de inmunización depende de varios factores. Uno es la mantención de la cadena de frío, conjunto de normas y procedimientos que, de acuerdo con la Organización Mundial de la Salud, aseguran el correcto almacenaje y distribución de vacunas desde el nivel central hasta el local.
En 1889, el científico sueco Svante August Arrhenius, ganador del Premio Nobel de Química en 1903, descubrió que la velocidad de las reacciones químicas aumenta con la temperatura, en una relación proporcional a la concentración de moléculas existentes. Esta influencia térmica se observa en las vacunas, las que sufren una degradación natural que se puede retrasar o detener por un periodo determinado, pero también acelerar por el exceso de frío o calor y el tiempo de exposición a estos, con la consiguiente destrucción del principio activo.
Este carácter termolábil representa un desafío que, nuevamente, pone a prueba a la salud pública. Esta vez con el objetivo de asegurar la inmunogenicidad y eficacia de una inoculación universal contra el SARS-CoV-2.
Durante las últimas décadas los conocimientos sobre termosensibilidad han mejorado y las vacunas son cada vez más estables al calor, sin embargo, priorizar esta protección conlleva el riesgo de exponerlas a temperaturas de congelación que modifiquen su estructura y morfología, afectando irreversiblemente su capacidad inmunógena.
La mayoría de las vacunas introducidas en los calendarios de inmunización son sensibles a congelación, entre ellas, las utilizadas en hepatitis A y B, influenza, neumococo, meningococo, poliomielitis y tétanos.
Es un problema en países ricos y de escasos recursos y, dada sus consecuencias sobre los esfuerzos a nivel global, el cuidado es clave para que no pierdan su potencial. El acondicionamiento incorrecto en los kits de transporte y el control insuficiente en la cadena de frío son las principales causas [1].
Los equipos de refrigeración permiten conservarlas y mantener intacto al antígeno inmunizante. Dependiendo de su tipo, existen dos rangos: las sensibles a congelación deben almacenarse entre 2°C a 8°C, mientras que las producidas con cepas víricas o liofilizadas desde los -15°C a -25°C.
Según el Código de Regulaciones Federales de Estados Unidos (CFR, por sus siglas en inglés), los productos biológicos terminados deben mantenerse bajo estas condiciones, salvo que una vacuna requiera una temperatura distinta de almacenamiento. En tal caso, el laboratorio productor tiene que especificar las características correspondientes, con el fin de garantizar su llegada a destino en las mismas condiciones de origen.
El monitoreo constante es fundamental para impedir el calentamiento o congelación. El logro de este objetivo requiere de un esfuerzo mancomunado entre productores, distribuidores y vacunadores con el fin de eliminar los riesgos de exposición a rangos fuera de los umbrales indicados.
La cadena de frío se divide en tres etapas. La primera de ellas es el almacenamiento en el laboratorio productor, en donde se deben disponer bodegas diseñadas y monitoreadas permanentemente para acopiar grandes volúmenes en condiciones óptimas. El segundo paso es la distribución, para lo cual se debe contar con cajas térmicas, estructuras aislantes y espacio suficiente para acomodar los geles refrigerantes alrededor de las vacunas. Una vez transportadas, es el turno de la manipulación y administración, la fase más crítica del proceso ya que se expondrán a variables climáticas y luz ultravioleta, que también puede causar daño. La capacidad inmunogénica solo se mantendrá con una planificación adecuada del trabajo de campo, para lo que se requiere recurso humano calificado e implementación para transporte y conservación de las dosis y materiales anexos como cuartos fríos, neveras, refrigerantes y termómetros, entre otros.
A principios de 2020 se inició la carrera por encontrar una vacuna que pueda poner fin a la pandemia por COVID-19. Laboratorios e institutos han centrado su investigación en el desarrollo de tres alternativas: vivas atenuadas (viruela y ébola), inactivas (influenza, poliomielitis, tos ferina o tétanos, administradas junto con adyuvantes como las sales de aluminio, mejorando su estabilidad y potencia) y genéticas de ADN o ARNm (en desarrollo y sin presencia en el mercado).
Para que el resultado sea exitoso, las estrategias de formulación deben abordar una combinación de temas interrelacionados que incluyen la estabilización de antígenos, selección de adyuvantes apropiados y el desarrollo de métodos analíticos de seguimiento [2].
Una vez aprobadas, las vacunas contra el SARS-CoV-2 deben sortear la última valla: la distribución a gran escala, especialmente en países que, debido a la falta de recursos o condiciones climáticas extremas, no cuentan con las capacidades para garantizar la cadena de frío.
Según la OMS, las que están en desarrollo deberán refrigerarse a temperaturas muy por debajo de los 0° C. Un equipo de científicos busca una solución y ha propuesto una vacuna termoestable o “caliente”, la cual podría almacenarse a 100°C durante 90 minutos, 70°C por 16 horas y 37°C por un mes.
El trabajo se publicará en el Journal of Biological Chemistry. “Espero que después de este estudio se abran nuevas posibilidades para lograr soluciones que no dependan de la cadena de frío”, explicó el doctor Renu Swarup, secretario del Departamento de Biotecnología de la India.
Solo tres vacunas están aprobadas por la OMS para su uso a temperaturas de hasta 40°C: meningitis, virus del papiloma humano y cólera. “La posibilidad de transportarlas fuera de la cadena de frío para llegar a las poblaciones más remotas en entornos con recursos limitados es muy útil, sobre todo en el marco de una campaña que necesita movilizar millones de dosis en un corto periodo de tiempo”, comentó Julien Potet, asesor de Médicos Sin Fronteras.
Garantizar la cadena de frío en un programa de inmunización masivo es un desafío enorme, pero “todo se puede superar con la información y preparación necesaria”, subrayó la doctora Andrea Taylor, miembro del Instituto de Salud Global Duke de Estados Unidos.
Frente a esta tarea cada vez más cercana, la OMS se ha comprometido a entregar a sus miembros asesoramiento técnico, capacitación al personal de salud, evaluaciones constantes de la cadena de frío y desarrollo de investigaciones. En definitiva, esperanza cuando más se necesita.
Referencias
[1] Matthias DM, Robertson J. Freezing temperatures in the vaccine cold chain: a systematic literature review. Vaccine. 2007 May 16;25(20):3980-6.
[2] Kumru OS, Joshi SB. Vaccine instability in the cold chain: mechanisms, analysis and formulation strategies. Biologicals. 2014 Sep;42(5):237-59.