
31
Contenido disponible en
www.neumologia-pediatrica.clevaluando la respuesta a TRE con medición de VEF
1
y CVF
previo y posterior a la terapia, observándose una mejoría del
14% en ambos parámetros a las 72 semanas de terapia y
17% para CVF y 11% para VEF
1
a las 96 semanas posterior
al inicio de tratamiento. No se conoce si esto es debido a
una disminución en la inflamación o infiltración de la vía aérea,
como mejoría de los volúmenes pulmonares al disminuir la
visceromegalia que presentan, mejorando así los volúmenes
y capacidades pulmonares o la asociación de una mejoría
propia del crecimiento corporal de los niños
(29)
.
Una de las complicaciones mas frecuentes asociadas a los
pacientes con MPS, de etiología multifactorial es la presencia
de atelectasias, muchas de ellas de difícil manejo que requie-
ren manejo kinésico, terapia broncodilatadora, o uso de
lavado bronco alveolar con fibrobroncoscopía, con el fin de
poder lograr una rápida re expansión pulmonar, terapia que
se sugiere que se haga con un equipo multidisciplinario, y con
experiencia en el manejo de vía aérea difícil, es fundamental
el soporte con anestesistas que manejen uso de mascara
laríngea, ya que es uno de las principales herramientas uti-
lizadas en pacientes con MPS no solo para la realización de
procedimientos, sino que también para intubaciones difíciles.
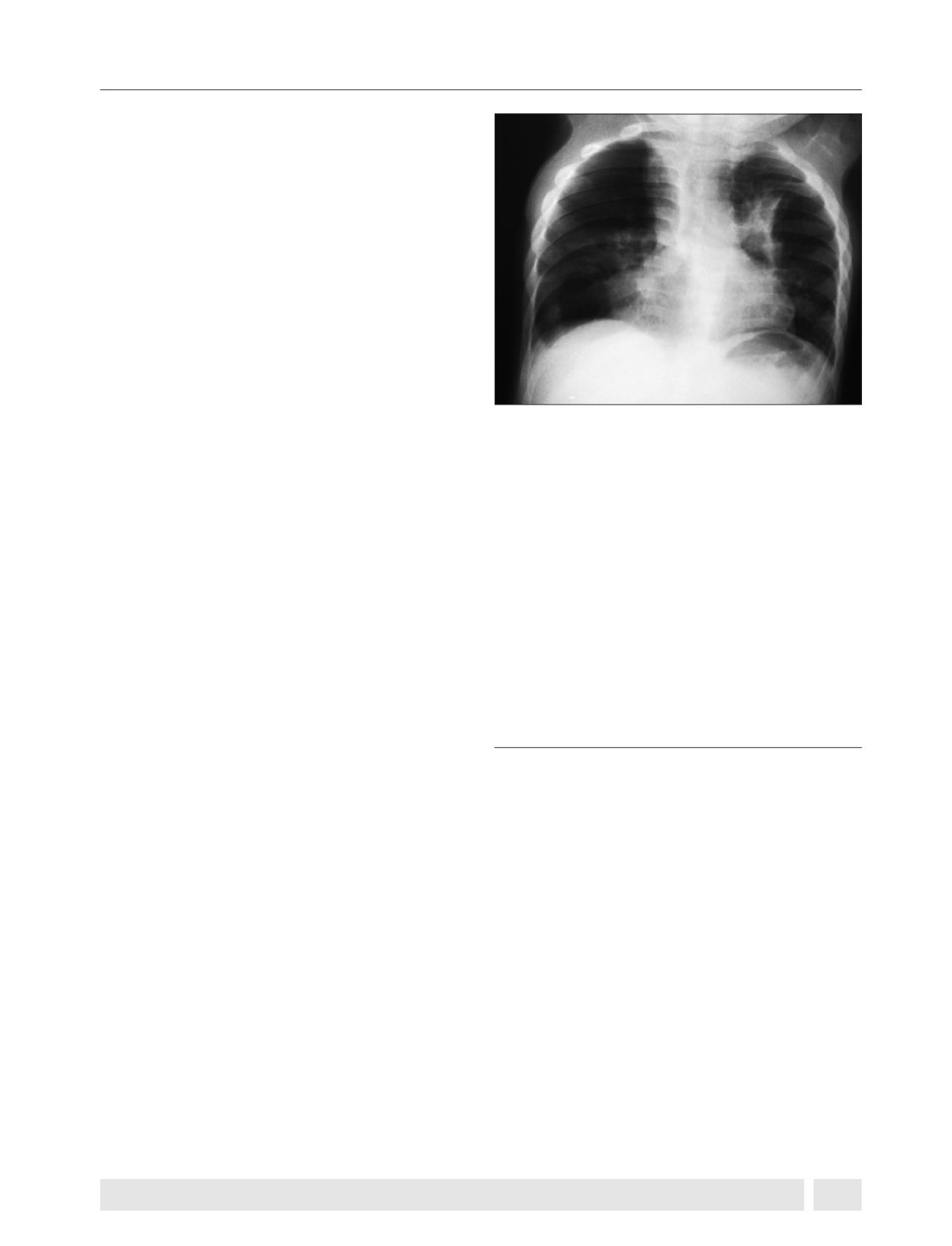
Se adjuntan 2 imágenes de radiografías de pacientes
con MPS VI y I que cursaron con atelectasias importantes y
que determinaron manejo intensivo (Figura 4). No se debe
olvidar que estos pacientes son susceptibles de infectarse por
agentes que pueden generar una inflamación mayor de su vía
aérea, como son virus respiratorio sincicial, metaneumovirus
humano u otros agentes que generen cuadros que determi-
nen un deterioro agudo que implique caer en insuficiencia
respiratoria y necesidad de ventilación mecánica
(30)
. Existen
pacientes que han cursado con cuadros de insuficiencia res-
piratoria y falla durante la extubación, habiendo sido necesario
la traqueostomía, con los riesgos asociados. También se han
publicado reporte de casos que han requerido del uso de
stent traqueales y/o bronquiales
(31)
.
Enfermedad pulmonar restrictiva
Los pacientes con MPS que principalmente presentan al-
teraciones de la caja torácica son aquellos que presentan
compromiso esquelético más severo: MPS tipo I, II, IV y VI;
ya sea por las deformidades propias asociadas en las costillas
(articulaciones condrocostales rígidas), costillas mas horizon-
tales y escoliosis, xifosis, xifoescoliosis o pectum carinatum.
Se suma a los factores anatómicos estructurales de la parrilla
costal, la presencia de hepatoesplenomegalia, determinando
la disminución de la excursión torácica y reducción de la ca-
pacidad residual funcional.
La evaluación de la enfermedad pulmonar de los pacien-
tes, se puede realizar con espirometría, en donde el patrón
restrictivo es la regla con o sin componente obstructivo, de-
pendiendo del grado de cooperación (limitaciones sensoriales
o mentales). También es posible evaluar los volúmenes pul-
monares mediante pletismografía o por técnicas de dilución,
experiencia antigua en pacientes con MPS tipo IV quienes
mostraron el compromiso restrictivo de su enfermedad y el
riesgo de morbimortalidad pulmonar asociada
(28)
. Estudios
con oscilometría de impulso y movimientos toracoabdomi-
nales realizado en pacientes con displasia esquelética, donde
se encontraban 4 pacientes con MPS tipo IV revelaron la
disminución en la XRS a los 5 Hz y aumento en Rr
(32)
. El
rol de la terapia de reemplazo enzimática en MPS ha tenido
un rol fundamental en la mejoría de la función pulmonar en
pacientes con MPS I, II y tipo VI, mejorando los parámetros
de CVF luego de 26 y 96 semanas de terapia de reemplazo
enzimático respectivamente, al igual que mejoría en el test de
marcha de 6 minutos y ventilación voluntaria máxima de los
pacientes tratados con MPS tipo VI. La terapia de reemplazo
enzimática, no es capaz de evitar el compromiso de articula-
ciones y a nivel de parilla costal razones por la cual el soporte
médico es fundamental.
29-33-34-35
TRASTORNOS DEL SUEÑO
Los trastornos del sueño en MPS se pueden deber a la
presencia de apneas obstructivas, hipopneas o apneas cen-
trales
(20)
. También existen trastornos de regulación del sueño
principalmente en las MPS tipo III. La presencia de apneas
obstructivas del sueño es un hecho frecuente en las MPS
tipo I, II, IV y VI y se asocia a una elevada morbimortalidad
(2)
.
Las apneas obstructivas de causa multifactorial se deben a los
depósitos de GAGS (macroglosia, engrosamiento de tejidos
blandos, hipertrofia amigdaliana, palatina y faríngea, reducción
de la permeabilidad nasal, rinitis crónica y secreciones visco-
sas). Se suma a lo anterior la presencia de anomalías faciales,
que en conjunto llevan al colapso de la via aérea superior.
Un estudio del grupo de Jhon y colaboradores, mostró que
85% de los pacientes con MPS presentaba algún grado de
apnea obstructiva del sueño (AOS) sin existir alguna relación
entre los aspectos clínicos sugerentes de apnea y los hallaz-
gos del polisomnograma, sugiriendo que este estudio debe
practicarse en forma precoz
(24)
. Otro estudio de Leighton y
colaboradores involucró a 26 pacientes con MPS concluyó
que la severidad de las AOS pueden estar asociadas con el
tipo de MPS
(21)
.
La enfermedad pulmonar restrictiva de los pacientes con
Figura 4.
Radiografía de Tórax Ap paciente con MPS e infección por
hMNV.
Compromiso respiratorio en mucopolisacaridosis - J. Hernández
Neumol Pediatr 2013; 8 (1): 27-33.
















