
Neumol Pediatr 2015; 10 (3): 111 - 117
C o n t e n i d o d i s p o n i b l e e n h t t p : / / www. n e umo l o g i a - p e d i a t r i c a . cl
113
La nueva displasia broncopulmonar desde el punto de vista del neumólogo pediatra
El prematuro puede presentar un pulmón restrictivo,
con predominio de hipoplasia pulmonar, u obstructivo con
diferentes grados de hiperreactividad bronquial (HRB) debido a
una vía aérea más pequeña. Generalmente se encuentran ambos
componentes.
La incidencia promedio de hipertensión pulmonar en
pacientes con DBP es de un 18 a 25%, llegando a un 50% en
los casos más severos. La HTP contribuye significativamente a
la morbimortalidad en la DBP (8).
La vía aérea superior puede presentar traqueomalacia,
laringomalacia, estenosis subglótica, parálisis unilateral de
cuerdas vocales o granulomas en la vía aérea, aunque con
menor frecuencia que en la DBP clásica (9, 10).
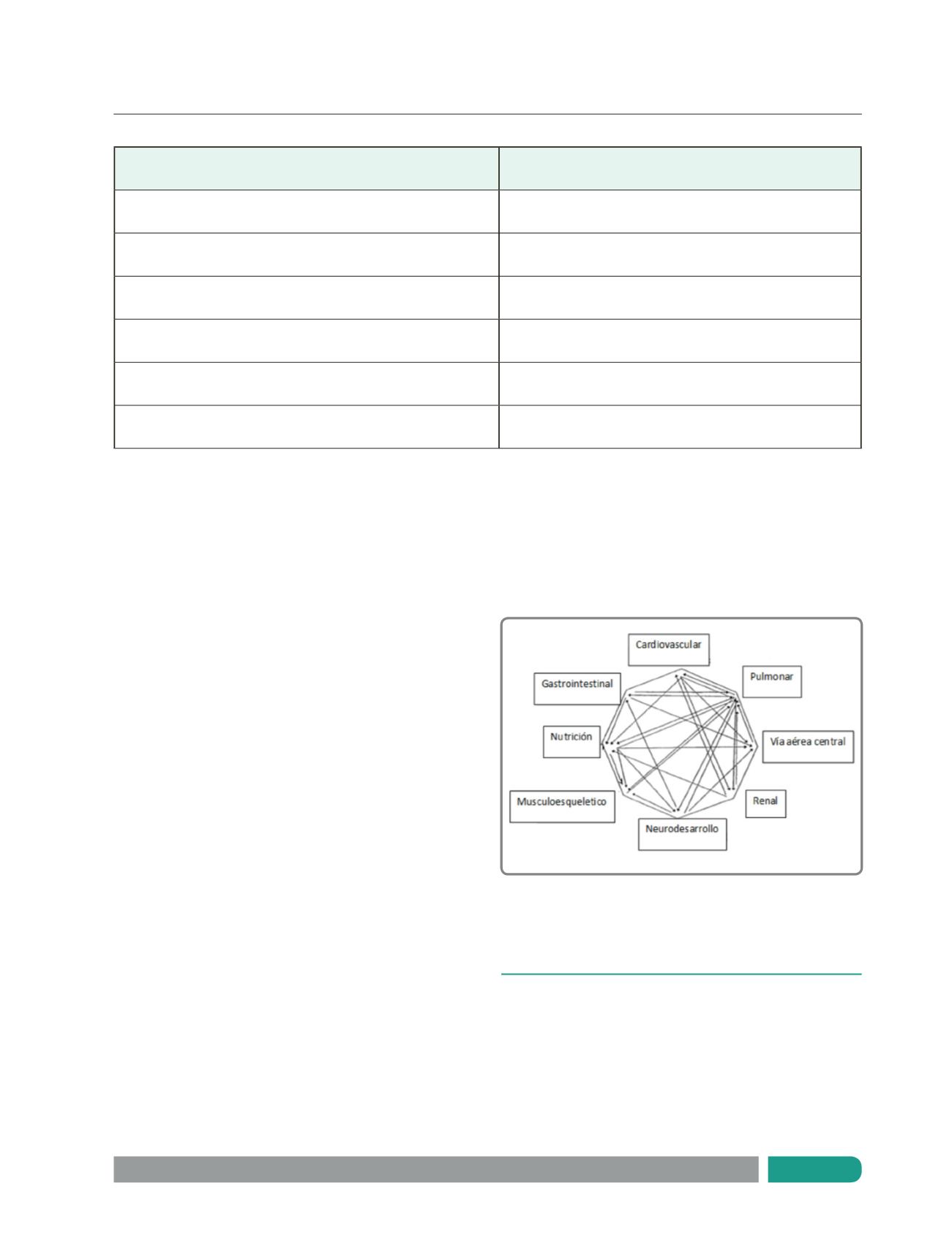
Hay varios órganos involucrados en la fisiopatología de la
DBP, los que se afectan como consecuencia de la DBP y de la
prematurez, y a su vez aumenta el compromiso respiratorio, en
un mecanismo de retroalimentación positivo (10) (Figura 2).
El corazón puede presentar sobrecarga derecha por la HTP y
disminución del llene del ventrículo izquierdo por desviación
del tabique interventricular a la izquierda. El aumento de la
presión transpulmonar a su vez puede exacerbar el reflujo
gastroesofágico. La disminución de la excreción renal de agua
debido a una disminución del gasto cardíaco, lleva a un aumento
del edema pulmonar con disminución de la compliance, aumento
de la resistencia de vía aérea y aumento de la precarga del
ventrículo izquierdo. La hipoxemia puede afectar el crecimiento
y desarrollo neurológico y disminución del progreso de peso.
La bomba torácica es menos eficiente y aumenta el trabajo
ventilatorio, hay mayor utilización de calorías destinadas a la
ventilación y no al crecimiento somático. La taquipnea producida
por la DBP y el retraso neurológico secundario a la prematurez,
pueden desencadenar un trastorno de succión deglución,
con mayor probabilidad de aspiración, broncoespasmo y
desnutrición. El centro respiratorio puede presentar una
reprogramación secundaria a la fatiga muscular respiratoria
crónica, predisponiendo a trastornos respiratorios durante el
sueño, incluso apneas obstructivas por hipotonía de la vía aérea
superior (10). Todos estos factores, se deben tener en cuenta a
la hora de tratar a los prematuros con DBP.
DEFINICIÓN, CLÍNICA Y GRADOS DE SEVERIDAD
La DBP se define como la necesidad de oxígeno
adicional de un prematuro durante al menos 28 días, y el
requerimiento de oxígeno a las 36 semanas de edad corregida
o al alta (en menores de 32 semanas al nacer), o entre los 28 y
56 días de vida o al alta (en mayores de 32 semanas al nacer)
(Tabla 2) (11). Estas definiciones tienen diferente sensibilidad
y especificidad para el diagnóstico de DBP, lo que lleva a
incidencias de la enfermedad que varían según la definición
utilizada (12).
Tabla 1.
Diferencias anatomopatológicas entre Displasia Broncopulmonar clásica y nueva Displasia
DBP clásica: lesiones en parche
Nueva DBP: compromiso difuso
Fibrosis septal
Menos uniones alveolares
Metaplasia escamosa
Menos alvéolos, más simples y distendidos
Inflamación y fibrosis de la mucosa
Calibre de vía aérea reducido
Atelectasias
Leve inflamación y fibrosis
Pérdida de uniones alveolares, enfisema
Lesiones epiteliales leves
Cambio vascular hipertensivo
Vasculatura dismórfica
Figura 2.
Interrelación del pulmón del prematuro con otros
órganos y sistemas
















