
Neumol Pediatr 2015; 10 (4): 160 - 168
C o n t e n i d o d i s p o n i b l e e n h t t p : / / www. n e umo l o g i a - p e d i a t r i c a . cl
162
Tuberculosis extrapulmonar en niños
TUBERCULOSIS DEL SISTEMA NERVIOSO CENTRAL
La TB del sistema nervioso central es la complicación
más grave de esta enfermedad, pues causa alta morbilidad y
mortalidad (3,10,17,19,20). Es la causa más común de meningitis
subaguda en países en vías de desarrollo, además aparece como
complicación de la TB miliar hasta en 50% de los casos, pues los
tubérculos o foco caseoso de Rich liberan el bacilo directamente
de las meninges al espacio subaracnoideo; se presenta más
comúnmente 2 a 6 meses luego de la infección primaria, sucediendo
en aproximadamente la mitad de los pacientes menores de dos
años (10, 16). La manifestación más común de la tuberculosis del
sistema nervioso central es la meningitis hasta en 95% de los casos
(Figura 2). Los tuberculomas (Figura 3) ocurren en alrededor de 5%
y los abscesos cerebrales en menos del 1% (13, 16).
El daño cerebral es debido a los efectos combinados de
la elevación de la presión intracraneana causada por la hidrocefalia
obstructiva y a la injuria isquémica cerebral resultante de la
periarteritis. (10,19)
La descripción clásica de Lincoln refiere que la
tuberculosis meníngea se manifiesta clínicamente en tres estadíos.
El primero con síntomas constitucionales inespecíficos como
hiporexia, cefalea, náuseas, cambios en la personalidad, irritabilidad
y fiebre; en el segundo se encuentra compromiso de pares
craneanos (III,VI y VII principalmente), convulsiones, opistótonos y
signos meníngeos y en el tercero hay notoria alteración del estado
de conciencia, signos de hipertensión endocraneana y hasta muerte
(16,21,22).
Para hacer el diagnóstico, se debe tener en cuenta el antecedente
epidemiológico de contacto con un paciente con tuberculosis, la
sospecha clínica, la prueba de tuberculina positiva en cerca de
la mitad de los casos, el estudio citoquímico y bacteriológico del
líquido cefalorraquídeo (LCR), que se caracteriza por presencia
de pleocitosis linfomonocitaria, hipoglucorraquia, elevación de las
proteínas y aumento de la Adenosina desaminasa (ADA) > 5U/L,
con resultados variables de obtención de la micobacteria por
baciloscopia directa o por cultivo; los nuevos métodos de detección
de ADN de la micobacteria por técnicas de PCR; las imágenes
diagnósticas como radiografía de tórax con hallazgos como
adenomegalias mediastinales, infiltrados alveolares y miliares, la
tomografía o resonancia cerebral que demuestran hidrocefalia en la
mayoría de los casos, además realce basilar y meníngeo, zonas de
isquemia, calcificaciones, tuberculomas y absceso cerebral según
sea el caso (3,8,10,16,22-24).
Es una enfermedad muy agresiva, pues a pesar del
diagnóstico precoz y el óptimo tratamiento, entre el 15-32% de los
afectados mueren y aproximadamente el 80% de los sobrevivientes
tendrán secuelas neurológicas (ceguera, sordera, paraplejía,
diabetes insípida, retraso mental, alteración en el desarrollo cognitivo
y motor, déficit de atención e hiperactividad), especialmente cuando
ocurre en menores de dos años (19,25,26).
Se mencionan como factores de mal pronóstico para
meningitis tuberculosa los siguientes: edad menor de tres años,
inmunosupresión, ausencia de inmunización con BCG, mayor
gravedad clínica (estadíos avanzados con presencia de coma,
compromiso de nervios craneanos, hemiplejía, convulsiones),
escasa o nula reactividad a la prueba de tuberculina, alteraciones
significativas del LCR especialmente elevadas concentraciones de
proteínas, infecciones por micobacterias multirresistentes, retraso
diagnóstico y terapéutico, signo de Babinski positivo, alteraciones
cerebrales evidenciadas en la tomografía o la resonancia magnética
cerebral (3,7,22,27,28).
TUBERCULOSIS PLEURAL O PLEURESÍA TUBERCULOSA
La tuberculosis pleural, al igual que la ganglionar,
mediastínica o hiliar, aunque hay discusiones, es considerada una
forma de tuberculosis extrapulmonar intratorácica, siempre que
no haya alteraciones radiológicas en los pulmones (7,29). En los
países con alta prevalencia y endemia de TB, es la presentación
más frecuente de TB extrapulmonar en adultos; en niños menores
de cinco años es inusual y comienza a ocurrir con más frecuencia
en los adolescentes (16,30-32).
Es la consecuencia de la rotura de una lesión tuberculosa
subpleural que provoca una reacción inflamatoria dependiente de los
linfocitos T. El derrame pleural es de tipo exudativo y guarda relación
con una reacción de hipersensibilidad tardía a Mycobacterium
tuberculosis. Un bajo número de bacilos tuberculosos genera
una reacción granulomatosa. La pleura puede contaminarse por
contigüidad con la lesión pulmonar, por rotura de un ganglio linfático
o por vía hemática (30).
Los síntomas más frecuentemente encontrados son
fiebre, tos, dolor torácico, debilidad, pérdida de peso y dificultad
respiratoria (10,16,31,32).
La toracentesis es esencial como procedimiento diagnóstico. El
estudio del líquido pleural obtenido revela altos niveles de proteínas,
elevación de la Deshidrogenasa Láctica (DHL), baja concentración
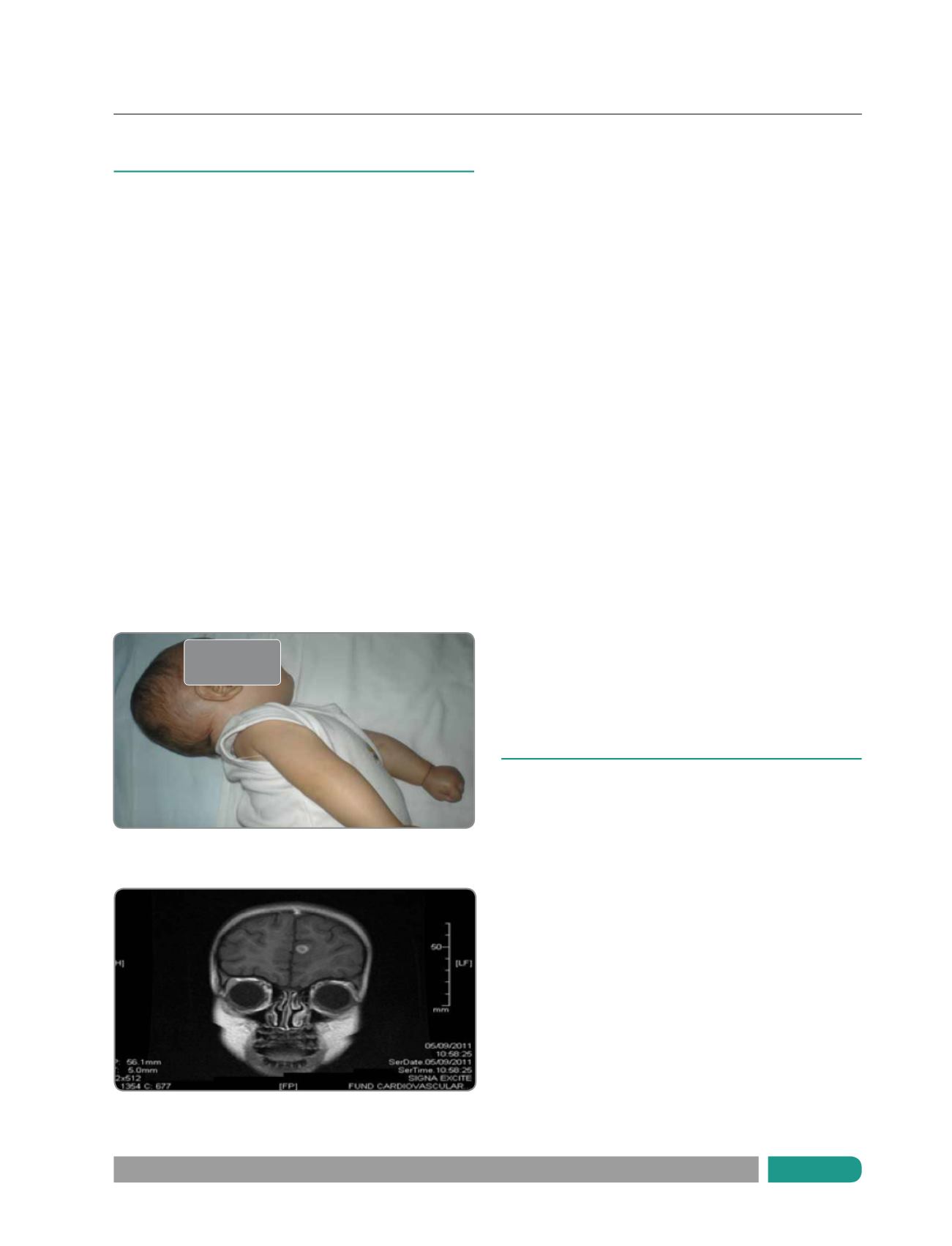
Figura 2.
Tuberculosis meníngea estadío 2. Lactante de 6 meses.
(Archivo personal del autor)
Figura 3.
Tuberculoma cerebral. Resonancia niño 3 años.
(Archivo personal del autor)
















