
capítulo 3: Nutrición
103
La
antropometría
, presenta muchas limitaciones y por lo general es muy dificultosa. El peso
puede lograrse idealmente en una silla-balanza o, en su defecto, por diferencia de peso con un
adulto. La talla puede medirse por segmentos corporales o por la medición de la tibia desde su
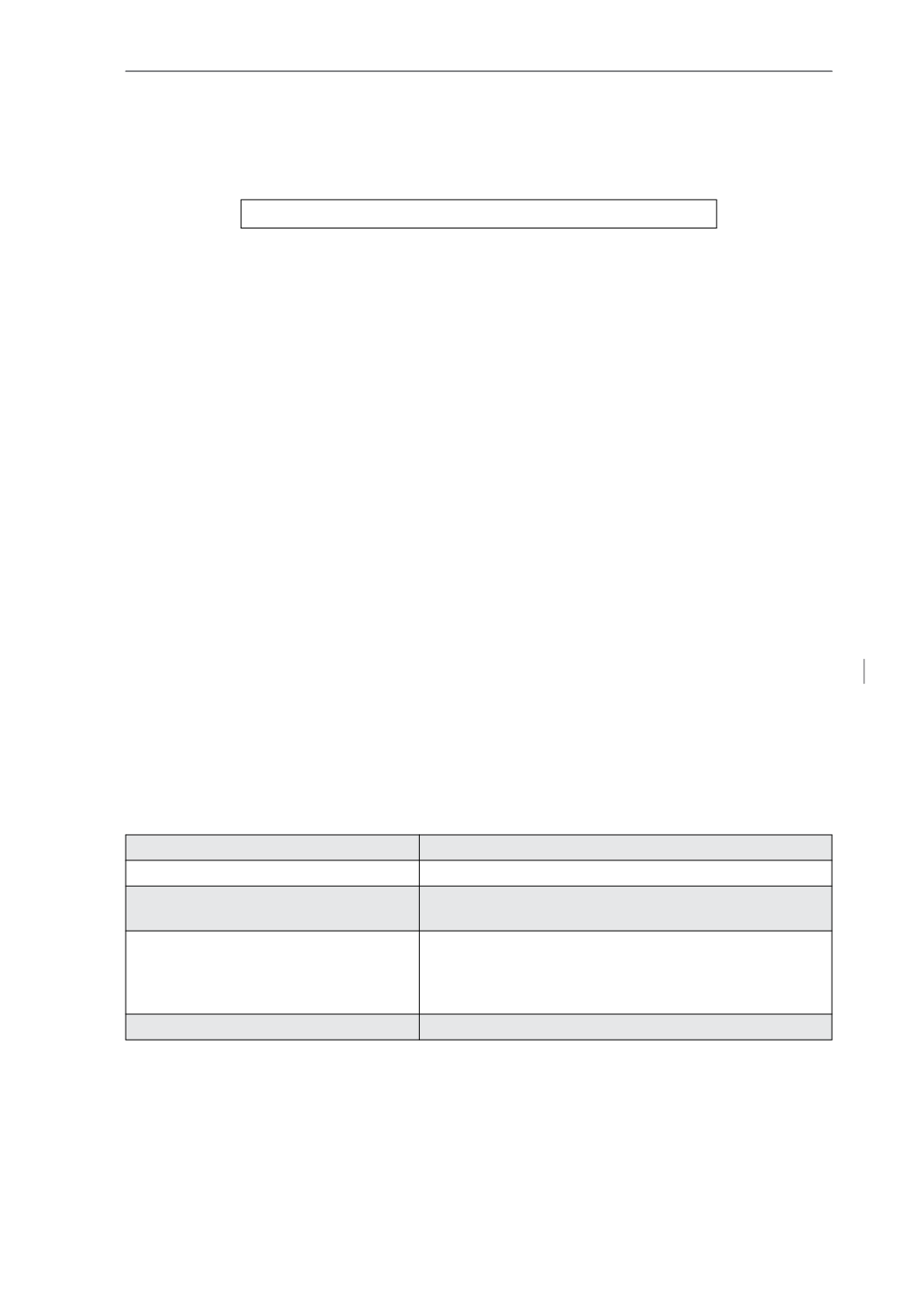
tuberosidad anterior al maléolo interno:
Talla (cm) = (3,26 x longitud de tibia [cm]) + 30,8
Se han propuesto patrones de crecimiento para niños con PC, clasificándolos según su ac-
tividad motora gruesa (GMFCS) y el uso de alimentación enteral, los cuales nos entregan orien-
taciones en relación a su crecimiento y la suficiencia de la nutrición, en términos de energía. Al
presentar diferencias marcadas en términos de composición corporal y masa grasa, son de gran
utilidad estos patrones
versus
los utilizados para la población general.
La circunferencia braquial (CB) y los pliegues subcutáneos (masa grasa), pese a no tener patro-
nes de referencia específicos para estas condiciones y existir variabilidad interindividual en su me-
dición, es de utilidad en el seguimiento de cada niño, sobre todo si existen dificultades en pesarlo.
Requerimientos nutricionales
Energía
Las habilidades funcionales del niño influyen en sus necesidades energéticas, así como su
composición corporal, siendo los pacientes no ambulatorios los que tienen el menor gasto total
de energía, y por lo tanto, menores necesidades de energía que los niños con mayor actividad.
Se ha observado que los requerimientos de energía para niños con PC que están parcialmente
hospitalizados o que no se movilizan, son aproximadamente el 70-80% de los requerimientos para
la población normal. Además, hay que considerar que se ha visto que hasta el 60% de los niños
PC reciben menos del 80% de la ingesta calórica diaria recomendada, la que está limitada por la
gran cantidad de problemas a la hora de alimentar a este tipo de pacientes.
La determinación más precisa es mediante calorimetría indirecta, pero al no estar disponible,
el método factorial parece ser un adecuado punto de partida. Sin embargo, independiente del
método escogido, requiere reevaluación periódica para adecuar suficiencia del aporte calculado.
Algunos de los factores a considerar para su cálculo son: enfermedad de base, sexo, edad,
evaluación nutricional actual, uso de peso ideal si corresponde y el tipo de actividad física (si ca-
mina, se arrastra, usa silla de rueda), si posee apoyo ventilatorio, su tono muscular, movimientos
involuntarios y convulsiones.
GER (Kcal/día)
Gasto energético en reposo según fórmula Schofield
Requerimiento de energía (Kcal/día)
(GER x tono muscular x actividad física) + crecimiento
Tono muscular
Hipotonía = 0,9
Hipertonía = 1,1
Actividad física
Postración = 1,15
Sentado en la cama o silla de rueda = 1,2
Gatea = 1,25
Deambula (rutina de casa) = 1,3
Crecimiento (Kcal/día)
Ganancia de peso (g/día) x 2 Kcal
También se ha visto una buena correlación con el método factorial descrito, una forma abre-
viada de cálculo que considera el número de calorías para la talla, dependiendo del grado de
actividad del niño y el estado nutricional previo. Estimar entre 11 y 15 Kcal/cm.
Proteínas
No hay evidencia para sugerir que las necesidades proteicas son diferentes para los niños
con parálisis cerebral, pero un aporte adicional de proteína puede ser necesario para ayudar a la
recuperación del crecimiento de niños PC gravemente desnutridos. Por lo tanto, se recomienda
utilizar los requerimientos de energía según edad para población normal.


















